【探索之路】揭开腰骶丛神经损伤的神秘面纱(二)
编者按
腰骶丛神经损伤的诊治是骨科领域公认的难题,至今仍然困扰着无数专家学者。北京积水潭医院手外科王树锋主任医师在20多年的时间里,以“不破楼兰终不还”的精神,不断研究、探索腰骶丛神经损伤的诊治难题,最终形成了该领域的“积水潭”经验和治疗模式,获得了国际、国内同行的认可,并成立周围神经外科治疗中心,在这一领域继续深耕不辍。今天,小编将王树锋主任的故事整理为三篇文章进行连载,大家一起来了解感受一位医学专家的心路历程。
医者名片

北京积水潭医院手外科副主任,主任医师 ,北京大学医学部教授、博士生导师。
卫生部有突出贡献的中青年专家、 国家百千万人才工程北京市级人选、 北京市十百千卫生人才工程前十位,北京市五一劳动奖章获得者。2014年入选国际臂丛神经班讲师。
擅长:臂丛神经、产瘫、腰骶丛及周围神经损伤功能重建。
揭开腰骶丛神经损伤的神秘面纱(二)
峰回路转——将准确诊断的难题各个击破
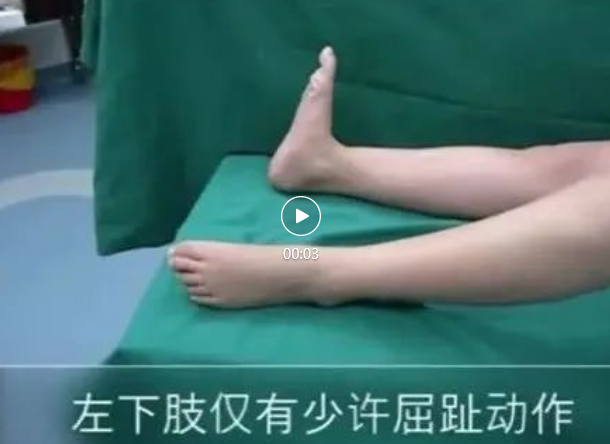
研究腰骶丛神经损伤诊断过程中碰到的第二个难题:物理查体及影像检查已确定骶丛神经完全损伤的患者,查体时却发现患肢仍然有屈膝动作,教科书上描述的屈膝功能来自于腘绳肌是由坐骨神经支配,而坐骨神经是骶丛神经最大最重要的分支,如果屈膝功能存在说明骶丛神经并非完全损伤,为什么会出现这种矛盾呢?当时一直怀疑骶丛神经完全损伤的诊断有问题,如果诊断明确不了,手术中是否进行神经修复就难以确定,万一患者可以自行恢复呢。后来经过不断的思考与仔细观察,灵感突然闪现,终于在一次会诊时发现屈膝功能并非来自腘绳肌而是来自股薄肌及缝匠肌,也就是说骶丛神经或高位坐骨神经完全损伤的患者也能完成屈膝动作,只不过屈膝并非来自于骶丛神经支配的腘绳肌而是由腰丛神经支配的股薄肌及缝匠肌代偿。由于半腱肌、半膜肌的止点与股薄肌和缝匠肌止点非常靠近,物理查体怎样才能做到准确的区分呢?文献和教课书上均没有介绍,后来经过仔细观察发现,在膝关节平面去鉴别非常困难,如果从起点平面就特别容易区分。腘绳肌起自坐骨结节,其走形方向在大腿的后正中,而缝匠肌及股薄肌是沿着大腿的内侧走向耻骨,据此就很容易区分(图1)。当这个难题搞明白后,才联想到屈膝功能类似于屈肘功能,如果肱二头肌(肌皮神经支配)完全麻痹但仍可以由肱桡肌(桡神经支配)完成屈肘功能。回过头来看感觉这一问题很简单,但当时查了很多参考书都没找到这方面的描述,其实这就是一个临床医生应注重物理查体的实战例子,基本功的训练非常重要。虽然解剖书上会提到某一块肌肉有这个功能,但在实际应用过程中,如果不去认真观察,就会视而不见,总是按固定套路跑偏,一个简单的问题,可能会迷惑你许多年,甚至功败垂成。
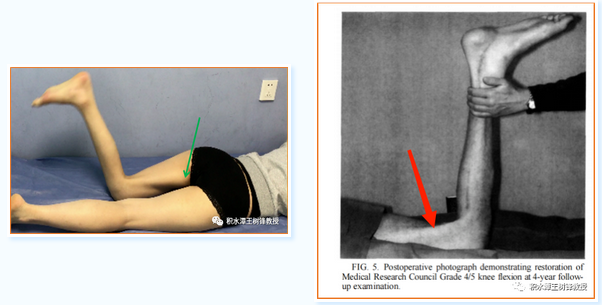
图1 左图示:腘绳肌完全麻痹,股薄肌及缝匠肌代偿完成屈膝功能,其近端肌腹走向耻骨。右图:摘自一位国际大腕在某知名杂志上发表的一篇文章,报道了一例骶丛神经损伤,采用L5及S1神经根为动力,通过20cm长神经移植分别修复臀下神经及腘绳肌支,术后4年随访,腘绳肌肌力4级,作者认为手术效果满意。但仅从图片上看,推测屈膝功能似乎来自缝匠肌、股薄肌的代偿(红箭头),而非源自神经修复后的恢复。如果屈膝来自腘绳肌,缝匠肌及股薄肌的收缩往往不会这么明显,说明这种假象很容易造成误判。
第三个难题是源自观察到一些腰骶丛神经损伤患者仅有少许足趾动作,患侧下肢其余功能均丧失,这种情况怎样解释呢?到底是腰骶丛神经完全损伤后刚开始自发恢复还是残留一个功能正常的神经根?如果有一个神经根残留到底是哪一个神经根?经过反复思考,有一天突然开窍,这种情况是否和臂丛神经损伤的胸1手类似(臂丛神经损伤的一种类型,颈5-8神经根完全损伤,仅有胸1神经根功能残留,表现为患侧上肢仅有屈指功能而其余功能均丧失)?如果是,推测只有骶3神经根功能有残留,其余神经根均已完全损伤。然而按照既往公认的功能解剖知识,骶3神经根参与排尿、排便及性功能,没有提到参与屈趾功能的支配,后经手术探查证实这个推论是正确的(视频1)。即使现在回想起来,仍觉得这个想法有一些天马行空的感觉,但充分证明了开始确定的研究思路即借鉴臂丛神经损伤诊治的经验是正确的。
视频1
除此之外,另一个难题是如何区分腰骶丛神经损伤的平面在坐骨大孔出口处即在梨状肌的深面(骶丛神经根的汇合处)还是在盆腔内或以上平面,这个部位的骶丛神经损伤的手术治疗有特殊性,后经反复研究,最终找到了通过简单的物理查体即可进行鉴别的方法,此难题也迎刃而解。
将准确诊断的难题各个击破后,腰骶丛神经损伤初步分成了六型,该论文荣获2011年中华骨科杂志优秀论文创伤组一等奖。对照六个分型的临床表现,通过物理查体就可以很容易地确定腰骶丛神经损伤了几条神经根、损伤的平面,再结合影像学MRI及或CTM检查即可将损伤的性质确定下来。熟悉掌握了腰骶丛神经损伤的分型,再碰上这类患者就不会有一头雾水的感觉,其实用意义非常巨大,填补了腰骶丛神经损伤准确诊断的空白。分型的提出并逐步完善经历了18年的连续研究,虽然时间有点长但与之相对应的臂丛神经损伤的准确诊断是国内外同行进行了长达50多年研究的基础上共同总结出来的,而腰骶丛神经损伤的准确诊断既往几乎是空白。目前腰骶丛神经损伤的临分型已进一步完善,物理查体结合MRN检查即可对腰骶丛神经损伤的术前诊断的准确率达到90%以上,已接近臂丛神经损伤的精确诊断。
创新思路——破解手术方法难题
手术中如何充分显露损伤的骶丛神经是难点中的难点,也是“卡脖子”的关键点。传统的手术方法经前路腹膜外或腹膜内入路来显露骶丛神经,当骨盆或骶骨骨折以后,由于骨盆骨折造成盆腔内广泛粘连和瘢痕覆盖,在分离结扎骶丛神经表面静脉血管网的过程中会造成致命性的出血,时常会碰到5000-8000毫升的大出血,场面令人毛骨悚然。造成大出血的原因往往是静脉壁上有一裂口而非断裂,这种出血如同涌泉样凶猛但出血点部位不容易确定。随着经验的积累,通过把破裂的静脉撕断然后再压迫,创造出一个短暂的控制住出血的机会,待看清出血部位再缝扎止血就容易了很多。即便是这样,这种出血的风险性仍然难以把控,更重要的是经前路可以显露腰4、5神经根,但如果显露骶1-3神经根则相当于在“井底“进行操作,位置深、空间非常狭小而且当手术探查到骶2、3神经根的时候往往已进行了六、七个小时,加上术中出血也比较多,手术有时被迫不得不终止,无功而返。另外,即使发现神经断裂也无法进行神经修复,因为远断端从此切口内无法找到。
不解决好骶丛神经显露的难题,腰骶丛神经损伤的手术治疗可能永远过不了关,术中发生意外的风险也无法避免。同我一起上台手术的医生经常说这手术只有你能做,别人没法做,每当听到这句话会深深的刺激着我去思考,必须找到一个简单且易操作手术的方法,否则这项工作难以推广。后来想到可否尝试经后路将坐骨大孔周围截骨,通过“开天窗”的方式进入到盆腔显露骶丛神经?在大量解剖研究的基础上,这一新设计的手术入路终于成为现实(图2、3)。
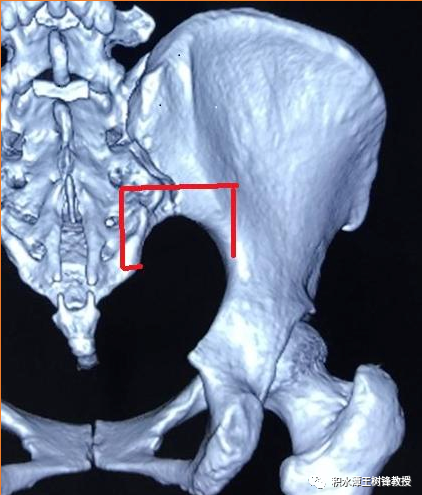
图2:左图:红线标记处是坐骨大孔截骨的部位。
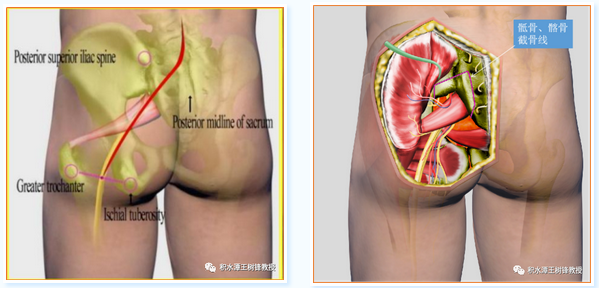
图3 经臀坐骨大孔周围截骨显露骶丛神经的手术示意图,左图:红线示切口设计;右图:紫红色线示坐骨大孔周围截骨范围。唐山二院骨科霍永鑫医生绘制
随着经验的积累及不断的完善,这一新的手术入路可以全程显露骶1-3神经根(包括椎管及骶神经管内),腰骶干(L4,5)的远端,骶丛神经汇合处以及臀上下神经,坐骨神经起始处,而且手术操作空间较大,一旦有出血可以直视下比较容易的把破裂的静脉、动脉进行结扎或修复,也可同时把损伤神经的远端找到进行修复。此手术入路的开发及成功应用是突破骶丛神经损伤手术禁区的一个关键节点,目前经后路手术的出血量已控制在1000毫升以下,而且经过血液回吸收,很多病例可以不输异体血,骶丛神经显露困难和术中致命性出血的风险已化解,骶丛神经手术探查与修复的大门已经打开, “无人区”这顶帽子已可以摘掉。下面的这个病例很具有说明意义。
病例1:一位腓总神经损伤表现的患者,曾做过腓骨颈处腓总神经松解术,术后1年仍无恢复找我就诊。经物理查体确定病变定位在盆腔内的上骶丛神经,后经核磁检查发现上骶丛神经肿瘤(图4),综合判断为1型神经纤维瘤病,肿瘤局限在上骶丛神经。当时经后路坐骨大孔截骨手术尚不成熟,而经前路手术没有把握保证切除肿瘤后现存的下肢功能不丢失,患者决定放弃手术。3年后因肿物继续增大且出现神经压迫症状,患者曾到北京各大医院就诊,由于手术难度大,没有医生愿接手此手术,再次前来就诊,考虑到肿瘤有恶性变的潜在风险,建议手术治疗。此时我们对骶丛神经的功能解剖已融会贯通而且后侧入路手术已成熟,有信心在不影响现有下肢功能的前提下将肿瘤切除。2019年12月手术按照预先设计,经后侧坐骨大孔截骨入路显露腰骶干与S1后股上的肿瘤,将肿瘤及腰骶干后股和S1后股同时切除,而其前股成功保留,同时保留了臀上神经功能并修复了臀下神经,术后1年复查肿瘤无复发,下肢功能同手术前,充分证明我们对腰骶丛神经功能解剖的理解及手术的精准掌控已控达到了一个崭新高度(视频2)。尤其是复诊时看到患者那喜悦的心情溢于言表,我们也感到无比的欣慰和幸福。
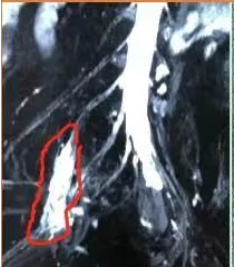
图4 红圈内为骶丛神经肿瘤
视频2
未完待续
编辑丨靳晓方 于淼