【科普创新月】建设骨科“无痛”诊疗体系——北京积水潭医院麻醉科一直在行动
伴随着救护车的警笛声,一位老年人因不慎摔伤,被送入北京积水潭医院急诊。经过骨科医生的初步诊断,明确了患者为“髋部骨折”。很快这位患者进入了老年髋部骨折快速诊疗通道,并来到了第一站:麻醉科。
作为国内首家将麻醉评估及麻醉处理前置到急诊诊疗一线的医院,我们的麻醉医生主要进行两件事情:
一是根据患者的初步检查,结合病史采集结果,做出初步的麻醉评估意见、给出需要完善的进一步检查内容以及麻醉镇痛方案。
二是一旦患者通过麻醉评估,我们的麻醉医生会根据患者的情况采取口服药物镇痛、静脉药物镇痛及区域阻滞镇痛等不同的镇痛操作。而由于患者高龄、合并症通常较多,口服及静脉镇痛药物的效果及副作用等问题,区域阻滞技术成为了最为有效的镇痛手法。
区域阻滞技术的优点
事实上,不止老年髋部骨折,各种四肢长骨骨折、关节置换、四肢血管神经肌腱外伤等外科手术,鉴于口服药物或静脉药物效果不佳、副作用大,区域阻滞技术都是麻醉医生的首选方案。
区域阻滞技术有着治疗靶目标明确,镇痛效果显著,持续作用时间长,副作用及不良反应小等一系列优点。
但是区域阻滞技术从发明到现在已经有100多年历史了,为什么这么一项很好的技术在很多医院开展情况并没有想象中的那么普遍呢?这就要谈一谈区域阻滞技术的历史及技术门槛问题。
区域阻滞技术是随着19世纪末局部麻醉药物的发现而发明产生的,在很长的一段时间里,医生只是知道往身体的一些部位注射局麻药物能够起到使人体一部分区域感知不到疼痛的神奇作用,所以开始被应用于外科手术,但由于缺乏理论支持,同时当时局麻药物副作用大,有效性及安全性均得不到保证。随着我国麻醉医学的逐步建立,20世纪80年代开始,我们通过学习西方系统的麻醉解剖学知识,结合自己的临床经验,通过应用局麻药物,利用区域阻滞技术完成和开展了很多外科手术。在那个特殊年代,我国的麻醉药品及医疗器材匮乏,全身麻醉还是非常奢侈的选择,所以我们老一辈麻醉医生,利用椎管内麻醉或区域阻滞麻醉来解决一个又一个临床难题。这也成就了一批具有极高临床操作水平的麻醉专家,在那个时期想做好一个部位的区域阻滞,需要800-1000例临床训练,才能做到约80%的单次成功率。这样的学习难度使得区域阻滞技术成为了一项只有专家才能操作的高门槛技术。而我们北京积水潭医院的麻醉医生背靠每年大量的骨科手术病例,在区域阻滞技术在国内还是凤毛麟角的时候,就已经大规模地使用,并不断地总结经验,开发新的阻滞部位,为各种骨科手术患者提供安全、有效的麻醉服务。
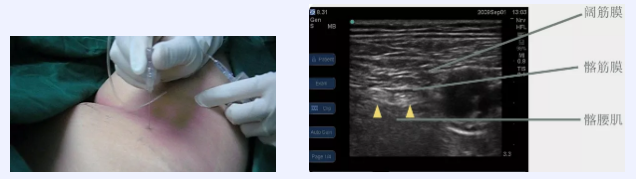
时间来到21世纪初期,伴随着超声仪器走进麻醉科,区域阻滞技术在超声的加持下,学习难度大幅度下降,越来越多的麻醉科医生开始学会使用超声引导进行区域阻滞技术为患者进行麻醉,同时也随着人民对医疗服务质量需求的提高,对术后镇痛越来越看重,区域阻滞技术开始被广泛应用于患者的术后镇痛。全国各种超声引导区域阻滞培训班、会议铺天盖地袭来。作为国内首批应用超声进行区域阻滞的麻醉机构,我们已经将视野从技术问题上移开,考虑能否利用自己的技术优势,为患者进行更多的服务。这也就引出了本文一开始的那一幕,我们联合创伤骨科、急诊科、内科,对外伤的骨科患者提供急诊镇痛服务,利用区域阻滞这一安全有效的麻醉技术,结合多学科共管的医院管理新模式,将镇痛从术中、术后延伸扩展到了术前、甚至入院时。这一模式开展后的5年左右的时间里,约有将近2000位患者享受到了这种“超前镇痛”的服务,深受广大患者的好评。
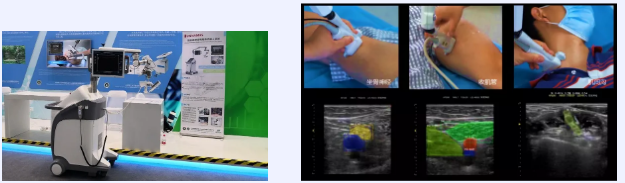
随着近两年来“快速康复外科”概念的流行,以及对多学科共管模式的宣传,越来越多的医院也开始改变固有观念,尝试利用新型医院管理模式为患者服务。在这个过程中,我们发现很多医院麻醉科由于人手不足,技术积累不完善等原因,在进行区域阻滞技术上遇到了这样那样的困难。为了摸索解决方案,也为了遵照国家医学科学技术创新转移转化的大政方针,北京积水潭医院麻醉科与北京理工大学智能机器人与系统高精尖创新中心联合研发了“智能麻醉辅助穿刺机器人系统”。这套系统致力于应用一款设备进一步降低超声引导下区域阻滞的技术门槛,同时利用基于医学大数据学习而来的计算机AI技术,帮助麻醉医生即便使用成像分辨率不高的超声仪器也可以进行区域阻滞,从而降低医疗机构开展这项技术的经济门槛,通过简化区域阻滞操作步骤,提高操作安全性及操作效率,降低相关麻醉科开展这项技术的人力门槛。
时光荏苒,岁月如梭。为了让患者得到了更好的诊疗,得到更贴心的服务和更好的就医体验,从20世纪70、80年代到现在,从麻醉技术到临床诊疗路径,再到麻醉设备革新,几代积医麻醉人一直致力于寻找更安全、更高效、更经济的临床麻醉方法,建设并完善骨科“无痛”诊疗体系。相信通过我们的不懈努力,能够让更多的骨科患者享受到这一福利。
















